En los últimos años la genética ha ido
tomando un papel cada vez más importante en el progreso de las ciencias
médicas. La cardiología ha incorporado progresivamente los nuevos avances de la
biología molecular y la genética, lo que ha permitido conocer en pocos años
numerosos genes causantes de enfermedades cardiacas.
¿Qué
enfermedades del corazón son hereditarias?
Las cardiopatías familiares son
enfermedades que afectan al corazón o a los grandes vasos arteriales y tienen
en común que se deben a alteraciones genéticas.
Dentro de ellos tenemos las
miocardiopatías familiares (hipertrófica, dilatada, restrictiva, arritmogénica,
no compactada y otras) y las canalopatías (síndrome de QT largo, síndrome de
Brugada, taquicardia ventricular catecolaminérgica, síndrome de QT corto y
otras), que tienen muchos puntos en común que justifican su abordaje conjunto.
Todas ellas son enfermedades familiares de causa genética (habitualmente
afectan un solo gen), susceptibles por ello de diagnóstico genético. Estas
características implican que el adecuado manejo de estas enfermedades requiera
unas herramientas específicas, experiencia amplia, y un abordaje
multidisciplinar. Todas estas enfermedades pueden ser una causa frecuente de
muerte súbita en jóvenes, aunque en un pequeño porcentaje del total de
pacientes afectos, y nuestra misión es prevenirla adecuadamente.

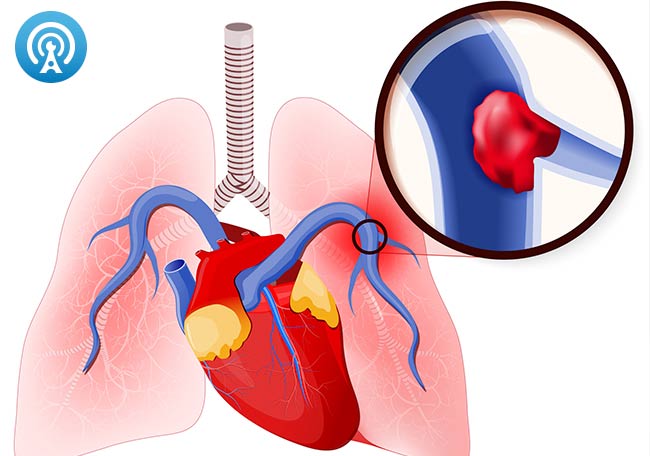
TROMBOEMBOLISMO PULMONAR.
El tromboembolismo pulmonar (TEP) es la
oclusión o taponamiento de una parte del territorio arterial pulmonar (vasos
sanguíneos que llevan sangre pobre en oxígeno desde el corazón hasta los
pulmones para oxigenarla) a causa de un émbolo o trombo que procede de otra
parte del cuerpo.
¿Cómo identificarlo?
Las manifestaciones clínicas o síntomas más frecuentes son la disnea (sensación de falta de aire), el dolor torácico y el mareo o desvanecimiento, aunque también puede aparecer fiebre y tos con sangre cuando se acompaña de un infarto pulmonar (una zona del pulmón se necrosa o muere como consecuencia de la falta de riego). Cuando el trombo es muy grande y obstruye la arteria pulmonar principal puede provocar la muerte.
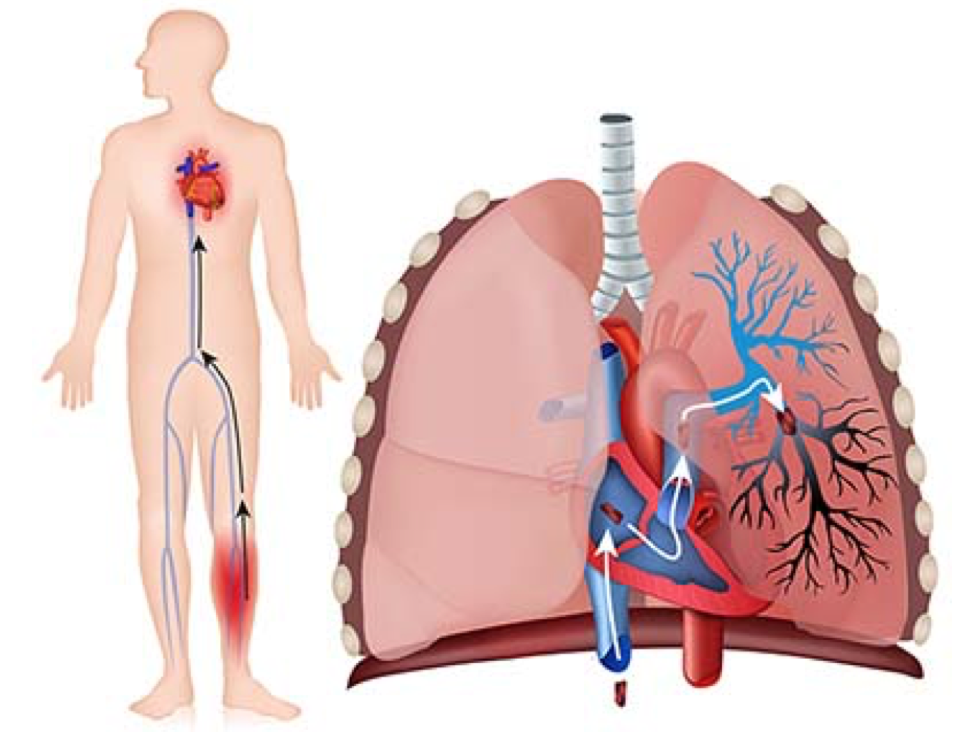
Un trombo o coagulo se forma en las venas de los miembros inferiores y migra a través de la vena cava inferior hasta el ventrículo derecho del corazón. Éste lo impulsa hacia los pulmones por la arteria pulmonar, donde queda impactado, produciendo así una obstrucción, impidiendo que una parte del pulmón reciba sangre.
Tratamiento.
El tratamiento en la fase aguda o inicial
tiene como objetivo estabilizar al paciente, aliviar sus síntomas, resolver la
obstrucción vascular y prevenir nuevos episodios. En la mayor parte de los
casos se consigue con anticoagulación parenteral (administrada por punción
endovenosa o subcutánea, no por vía oral) durante los primeros 5-10 días. La
medicación más utilizada en estos casos es la heparina.
Pasados los primeros días y una vez en su
domicilio, el paciente deberá tomar anticoagulantes por vía oral (Sintrom,
Xarelto, Eliquis, Pradaxa y Lixiana) durante un periodo mínimo de 3 meses. Este
periodo deberá prolongarse en algunos pacientes que presentan mayor riesgo de
sufrir otro TEP como son aquellos que tienen varios factores de riesgo
predisponentes o aquellos que ya han tenido un segundo TEP. En estos casos la
anticoagulación podrá ser incluso de por vida.
Para su tratamiento se
utilizan algunos nuevos anticoagulantes orales.



No hay comentarios:
Publicar un comentario